心力衰竭(专业版)
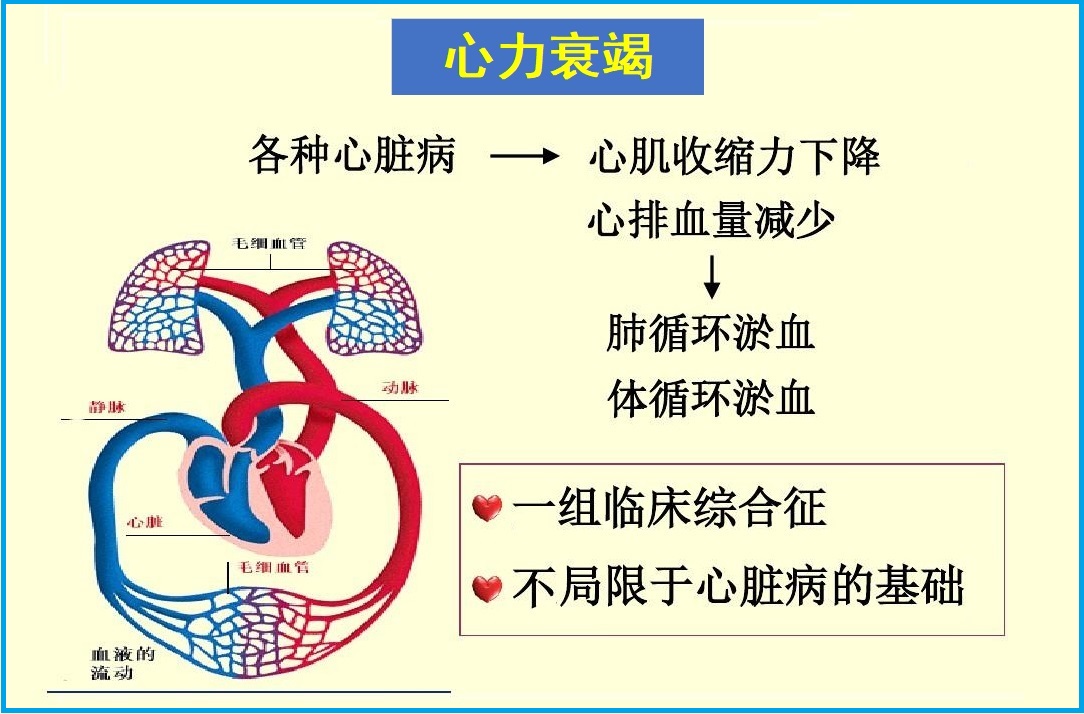
由于心脏衰竭,心脏无法泵出适量的血液流向机体。这导致血液回流到静脉,引起肺部、腿部和其他部位的液体过量积聚和肿胀。随着时间的推移,心力衰竭会逐渐恶化,可能需要更多的治疗。
其他名称:充血性心力衰竭;慢性心力衰竭;左心室衰竭;心功能不全
英文名称:Congestive Heart Failure,Chronic Heart Failure,Left Ventricular Failure
其他可增加心衰的因素,包括如下:
综合选项可包括如下:
调整饮食与生活方式
营养与草本综合干预
以下是基于循证医学和营养学有关文献综合的结果。
有助于防控心力衰竭的营养和草本补充剂,主要包括如下:
1. 辅酶Q10:CoQ10在维持正常的心脏功能和线粒体产能方面发挥着核心作用。它也是一种强效抗氧化剂,有助于保持健康的血糖水平,维持认知功能,并支持最佳的心脏健康。辅酶Q10集中在健康的心肌中,辅酶Q10缺乏与心力衰竭有关1,2。在一项随机对照研究中,除了标准治疗外,每天三次服用100 mg辅酶Q10的中度至重度心力衰竭患者的症状得到改善,发生重大心血管事件的风险降低3。
在另一项评估257名心脏病患者循环中辅酶Q10水平的试验中,那些住院死亡的患者的辅酶Q10水平明显较低4。在最近对14项随机对照试验的分析中,包括2000多名心力衰竭患者,与安慰剂相比,补充辅酶Q10可使死亡率降低31%,并提高运动能力5。
一项对7项系统综述的检查表明,补充辅酶Q10对心力衰竭患者有益6,而另一项对28项试验的系统综述发现,辅酶Q10增强了运动能力,改善了症状,以及心力衰竭患者的血压水平降低7。其他研究表明,与辅酶Q10水平较高的心力衰竭患者相比,辅酶Q10较低的心力衰竭患者死亡风险高达二倍8。
补充辅酶Q10对接受他汀类药物(降胆固醇)治疗的患者尤其重要。他汀类药物阻断胆固醇和辅酶Q10的生物合成,并加重心力衰竭患者的心肌功能障碍9,10,11。在一项研究中,70%的既往正常患者在服用20 mg立普妥6个月后出现舒张功能障碍(心肌无力),每天三次服用100 mg辅酶Q10后,这种心肌功能障碍是可逆的11。
三项全面综述调查了19项关于CoQ10治疗心力衰竭的不同临床试验12,13,14。13项随机对照试验的结果显示,补充CoQ10可使射血分数平均净增加3.7%,具有统计学意义。对于心力衰竭患者,一般建议最佳CoQ10血液水平为4μg/mL。
碧萝芷与辅酶Q10(PycnoQ10)联合使用可改善心力衰竭患者的运动能力、射血分数和水肿。在一项针对NYHA II或III级心力衰竭患者的为期12周的单盲观察性研究中,PycnoQ10耐受性良好,并改善了收缩和舒张功能以及心率和呼吸频率。需要进一步研究15。
一项标志性的临床研究表明,即使是最严重的心力衰竭患者,补充辅酶Q10也能显著提高生存率,同时显著降低住院率。这项知名的Q-SYMBIO试验证明,补充辅酶Q10可以恢复中重度心力衰竭患者缺乏的辅酶Q10水平,并延长寿命并提高生活质量3。
Q-SYMBIO研究人员获得的数据显示,每天三次服用100 mg辅酶Q10的心力衰竭患者明显不太可能:死于心力衰竭,死于任何原因,以及与对照受试者相比,在研究期间发生重大心脏不良事件3。仅在补充三个月后,研究人员就检测到NT-proBNP水平降低,这是一种从过度工作的心肌细胞中释放的心力衰竭标志物3,16。在两年后,明显多于安慰剂组的患者改善了心力衰竭分类3。11
2. 山楂:一种传统的植物性心血管补品,自中世纪以来一直在使用。山楂提取物含有数十种生物活性分子,包括类黄酮和多酚。在人类中研究最彻底的山楂衍生植物化学物质是低聚原花青素(OPCs)。典型的山楂剂量每天提供30至340mg的原花青素17,18。
山楂可通过扩张冠状动脉和外周血管、抑制血管紧张素转换酶、抗氧化和抗炎作用以及轻度利尿活性来降低血压19。山楂治疗心力衰竭的疗效已在4000多名患者中得到证实,主观不适评分显著降低,改善了左心室射血分数,提高了心脏效率20。最近一项对包括600多名受试者的随机临床试验的荟萃分析得出结论,山楂提取物改善了最大工作量、左心室射气分数和速率-压力乘积(衡量心肌压力的指标)等参数21。
SPICE试验是一项针对2681名左心室射血分数≤35%的NYHA II或III级患者的大型随机对照研究。对于左心室射血分数≥25%的患者亚组,每天900mg山楂叶和花标准化提取物(提供169mg OPCs,WS 1442)可显著降低心脏死亡率,并可显著降低心源性猝死22。在HERB慢性心力衰竭试验中,这是一项针对120名NYHA II或III级心力衰竭患者的安慰剂对照试验,900mg/天的标准山楂提取物与对照组相比改善了左心室射血分数23。
3. Omega-3脂肪酸:
鱼油中EPA和DHA可以降低炎症、氧化应激、甘油三酯水平和血栓形成风险24,25。一项对涉及近317000人的八项研究的荟萃分析发现,那些摄入最高水平的ω-3脂肪的人比摄入最低水平的人患心力衰竭的风险低16%26。研究发现,血液中EPA和DHA的最高水平与最低水平相比,心力衰竭的风险降低了41%27。
欧米伽-3脂肪酸也可以改善心力衰竭的进程26。一项包含81,364名参与者的12项随机安慰剂对照试验的荟萃分析证实,补充omega-3鱼油可减少与心力衰竭相关的复发性住院28。VITAL-HF(维生素D和Omega-3试验-心力衰竭)是一项研究数据分析,检查了鱼油补充剂和心力衰竭的结果,发现与安慰剂相比,服用鱼油Omega-3补充剂的患者因心力衰竭复发住院的人数显著减少29。另一项后来对VITAL研究数据的分析发现,2型糖尿病患者首次因心力衰竭住院的人数减少了30%以上。这种保护作用在非糖尿病患者中没有观察到,黑人参与者的保护作用比其他种族背景的人更大30。
一项对2162名参与者的12项随机对照试验结果的荟萃分析发现,补充omega-3脂肪酸可改善心力衰竭患者的左心室射血分数,射血分数≥50%的患者改善更大。每日剂量1,000 - 3,000 mg和大于3,000 mg可改善左心室射血分数,而剂量小于1,000 mg则没有改善。补充omega-3的持续时间越长,改善程度越高31。一项对13项随机对照试验的荟萃分析发现,随着omega-3鱼油剂量的增加,心血管的保护作用也会增加32。
3. 吡咯喹啉醌(PQQ):
吡咯喹啉醌(PQQ)是细胞线粒体中几种能量产生反应的辅因子,可通过与线粒体调节基因的相互作用刺激新线粒体的产生(线粒体生物发生)33。线粒体功能受损与心力衰竭的发展有关34。在一项涉及细胞系和动物模型的对照试验中,纳米姜黄素和PQQ的制剂有助于调节缺氧诱导的人类心脏细胞肥大35。
在缺血性损伤(心肌缺氧)的动物模型中,用PQQ治疗或预处理可以降低缺血性损伤的程度和脂质过氧化的程度。此外,PQQ改善了心室功能,减少了心律失常36,37。
4. L肉碱:一种有助于将脂肪酸转运到线粒体中的氨基酸。在失代偿性心力衰竭中,L肉碱代谢发生改变,心脏能量代谢受损38。研究表明,肉碱缺乏与心肌病有关,每天1.5–6g L肉碱除了改善左心室射血分数和临床结果外,还能增加运动能力39。一项对17项随机对照试验的荟萃分析,包括1624名患者在内,发现补充L-肉碱可以改善充血性心力衰竭患者的临床系统,包括整体心脏效率、左心室射血分数和心输出量40。一篇文献综述得出结论,L-肉碱有助于将脂肪酸转运到线粒体中,从而减少氧化应激和炎症;补充肉碱可以预防心室功能障碍和心律失常,并有助于降低高血压、糖尿病、胰岛素抵抗和高脂血症41。
几项评估L-肉碱或其类似物丙酰L肉碱在心力衰竭中作用的研究显示,运动能力、最长运动时间、峰值心率和峰值耗氧量在统计学上显著增加42。一项对30名心力衰竭患者补充30 mg/kg丙酰L肉碱的研究表明,运动能力提高,氧气利用率增加,心室缩小43。
在一项针对NYHA II级和III级心力衰竭患者的60名患者的研究中,观察到射血分数的改善(180天后为13.6%),这些患者除了常规治疗(洋地黄和利尿剂)外,每天接受1.5g丙酰L肉碱44。另一项试验,该研究招募了80名由扩张型心肌病(心室增大且无法充分泵血的心脏病)引起的NYHA III或IV级心力衰竭患者,结果表明,补充L-肉碱后,3年生存率显著提高45。
5. 肌酸:有助于确保肌肉组织的化学能量供应。大多数专注于肌酸的研究都针对其在骨骼肌代谢中的潜在用途,但也有少数研究调查了其在心血管疾病中改善心肌能量学的潜力46。
一项关于心力衰竭、缺血性心脏病或急性心肌梗死患者补充肌酸的系统综述分析了6项随机试验,共纳入1226名心力衰竭患者。四项试验表明,接受肌酸、磷酸肌酸或磷酸肌酸治疗的心力衰竭患者的呼吸困难(呼吸困难)显著减轻46,47。
在一项随机双盲研究中,100名受试者参加了为期8周的锻炼计划,遵循预先准备好的饮食方案,每天服用5g肌酸一水合物。对照组仅接受饮食和运动干预。研究结束时,治疗组显示炎症标志物(包括IL-6)减少,内皮功能改善48。
6. 牛磺酸:一种存在于心脏中的氨基酸,可作为心脏保护剂。在一项双盲、安慰剂对照、随机研究中,16名心力衰竭患者每天三次接受500mg牛磺酸治疗,持续两周。补充牛磺酸可增强身体机能,改善心血管功能49。在另一项随机安慰剂对照试验中,射血分数低于50%的心力衰竭患者每天服用三次500mg牛磺酸,持续两周,受试者在补充前后进行锻炼。治疗组炎症和动脉粥样硬化(动脉斑块)标志物降低,表明牛磺酸是一种心脏保护剂50。
在一项随机安慰剂对照临床试验中,29名左心室射血分数< 50%(平均29.27%)的NYHA II级或III级心力衰竭患者,接受每日3次500 mg牛磺酸或安慰剂治疗。两周后,与安慰剂相比,牛磺酸组的运动能力显著提高51。另一项比较17例充血性心力衰竭(射血分数< 50%)患者补充牛磺酸(3g/天)和低剂量辅酶q10(30mg/天)的研究表明,6周后牛磺酸组射血分数显著改善52。
7. D-核糖:
D-核糖是一种天然存在的戊糖,是三磷酸腺苷(ATP)的关键成分,可能有助于心力衰竭和缺血性心脏病患者的能量生成和功能恢复。多项临床前研究表明,心肌缺血后补充D-核糖可以增强ATP的再生53。
研究支持使用D-核糖来优化心血管健康。在一项针对11名NYHA II-IV级患者的初步研究中,连续六周补充5g/剂的D-核糖可改善组织多普勒速度(衡量心脏跳动时的速度)和舒张充盈与心脏瓣膜舒张的速度比。研究人员得出结论,D-核糖可能对心力衰竭患者有益,但还需要进一步的大规模研究来证实这些益处54。
在另一项对15例NYHA II或III级心力衰竭和慢性冠状动脉疾病患者的试验中,通过超声心动图和生活质量评分评估,给予D-核苷酸(5g,每日3次)可改善心功能参数55。在一项研究中,44%的患者在运动期间补充D -核糖改善了呼吸参数56。在一项双盲、随机、交叉试验中,每日口服D-核糖对NYHA II类和III类患者有显著益处,补充D-核糖显著改善治疗组左心房功能参数、生活质量和身体功能活动评分57。
8. 维生素D:
许多观察性研究表明,维生素D水平低与慢性心力衰竭之间存在关联58,尤其是在老年人中59。例如,在一项针对548名因心力衰竭再次住院的患者的研究中,75%的患者缺乏维生素D(定义为<20 ng/mL),维生素D含量每降低10ng/mL,全因死亡率增加了10%60。
维生素D缺乏对心力衰竭病理的影响及其对心血管健康的保护作用很可能是由几种机制发挥的,包括对高血压激素血管紧张素II的影响、对血管内皮功能的影响,以及对心血管死亡风险的影响58,61。维生素D可能影响BNP和甲状旁腺激素水平,并增强心脏收缩力62。
维生素D治疗心力衰竭的干预试验结果喜忧参半。在一项前瞻性研究中,100名心力衰竭(NYHA I-III级)患者每周接受50,000 IU的维生素D治疗,持续8周,然后每月接受50,000 IU的维生素D,持续2个月。在研究结束时,服用补充维生素D的患者的运动能力得到改善,NYHA心力衰竭评分降低63。另一项干预措施显示,93名心力衰竭患者在9个月内每天服用2000 IU维生素D具有抗炎作用64。
在最近的一项随机双盲试验中,40名患有维生素D缺乏或维生素D水平不足的NYHA II-III级患者每天接受10,000 IU维生素D3或安慰剂治疗,为期六个月。研究人员发现,在高剂量下,维生素D3可以补充减少的维生素储备,提高生活质量分数,并使BNP、甲状旁腺激素和C反应蛋白水平正常化62。需要更多的研究来确定这些结果是否在低剂量下发生。
使用维生素D的干预试验表明,在降低血压方面效果适度。一项对包括716名受试者在内的11项随机对照试验的综述发现,在每天800-2900 IU维生素D的剂量下,高血压患者的收缩压(3.6 mmHg)和舒张压(3.1 mmHg)略有下降65。在另一项随机对照研究的分析中,维生素D替代对心力衰竭的影响是混合的。在一项研究中,它降低了死亡风险,但在另外两项研究中没有影响心脏功能、运动能力或生活质量66。
9. 镁:
一种在存在体内的宏量矿物质,是300多种酶反应的辅因子,包括蛋白质合成、血压和血糖调节。它也是能量产生和骨骼发育所必需的,在肌肉收缩、神经冲动和维持正常心律方面发挥作用。镁缺乏症在充血性心力衰竭患者中很常见,据信会恶化这一人群的临床结果67。研究表明,心血管疾病的风险因素,包括胆固醇和血压水平,与低血清水平和饮食中镁的摄入有关68。
一项荟萃分析表明,心力衰竭与镁摄入量增加100 mg/天之间存在密切联系69。进一步的随机对照临床试验将有助于阐明镁在心脏健康中的作用。
在另一项试验中,发现300mg柠檬酸镁在补充五周后可以改善心率变异性(即心跳之间的时间变化)70。在慢性心力衰竭患者中,与安慰剂相比,每天服用800mg氧化镁3个月,可改善动脉弹性71。在另一项研究中,对患有严重充血性心力衰竭的患者,给予乳清酸镁(每天6000mg,持续一个月,每天3000mg,持续11个月)或安慰剂。补充一年后,镁组的生存率为76%,而安慰剂组为52%。作者总结道:“在对严重充血性心力衰竭进行最佳治疗的患者中,可以使用醋酸镁作为辅助治疗,提高生存率,改善临床症状和患者的生活质量”72。
10. 硒:
硒是许多细胞代谢过程所必需的辅因子。在人类中,严重的硒缺乏与可逆形式的心力衰竭密切相关。这种疾病被称为克山病,如果不治疗,可能会致命73,74。多项研究还表明,较轻的硒缺乏症可能与心力衰竭有关73。
在最近一项涉及53名充血性心力衰竭患者的随机、双盲、安慰剂对照试验中,每天200mcg硒持续12周,可降低血清胰岛素水平,降低低密度脂蛋白胆固醇水平,增加高密度脂蛋白水平,降低C反应蛋白水平,并提高血浆抗氧化能力75。
11. 阿朱那:
印度阿育吠陀医学的知名草药之一,其树皮用作强心剂。与山楂一样,阿朱那提取物含有多种生物活性分子,尤其是多酚和黄酮类物质76。多项研究表明,阿朱那可能有助于最佳的心血管健康77。
阿朱那提取物具有抗炎作用,有助于对抗导致动脉斑块和血管闭塞的过度免疫反应78,79。它们还能调节导致斑块形成的异常脂质(胆固醇)分布78,80。此外,阿朱那提取液增强心肌张力,改善了它的“挤压”,增加了每秒可以泵出的血液量而不会耗尽81,82。
在动物研究中,阿朱那降低了总胆固醇、低密度脂蛋白胆固醇和甘油三酯,而保护性HDL升高;并减少了主动脉动脉粥样硬化病变的大小和数量80,83。每天服用500mg 阿朱那树皮粉末的人类总胆固醇下降了9.7%84。同样剂量的树皮提取物,每8小时服用一次,使吸烟者的内皮功能改善了9.3%85。
更多内容可点击其个性化的综合干预方案如下:
以及参阅本网如下专文的相关内容:
医疗干预
医生通常使用多种药物治疗心力衰竭。根据症状,可能需要服用一种或多种药物,包括:
注意:药物与营养关系:
长期服用治疗心脏病的药物,可能加重一些营养失衡,包括如下:
参考文献:
1. Rosenfeldt F et al. Coenzyme Q10 in the treatment of hypertension: a meta-analysis of the clinical trials. J Hum Hypertens. 2007;21(4):297–306.
2. Aggarwal M et al. Lifestyle Modifications for Preventing and Treating Heart Failure. Journal of the American College of Cardiology. 2018;72(19):2391.
3. Mortensen SA. The effect of coenzyme Q10 on morbidity and mortality in chronic heart failure: results from Q-SYMBIO: a randomized double-blind trial. JACC Heart Fail. 2014;2(6):641-649.
4. Shimizu M. Low circulating coenzyme Q10 during acute phase is associated with inflammation, malnutrition, and in-hospital mortality in patients admitted to the coronary care unit. Heart and vessels. 2017;32(6):668-673.
5. Lei L. Efficacy of coenzyme Q10 in patients with cardiac failure: a meta-analysis of clinical trials. BMC cardiovascular disorders. 2017;17(1):196-196.
6. Jafari M et al. Coenzyme Q10 in the treatment of heart failure: A systematic review of systematic reviews. Indian Heart Journal. 2018;70:S111-S117.
7. Rosenfeldt F et al. Systematic review of effect of coenzyme Q10 in physical exercise, hypertension and heart failure. BioFactors (Oxford, England). 2003;18(1-4):91-100.
8. Molyneux SL et al. Coenzyme Q10: an independent predictor of mortality in chronic heart failure. Journal of the American College of Cardiology. Oct 28 2008;52(18):1435-1441.
9. Langsjoen PH et al. Treatment of statin adverse effects with supplemental Coenzyme Q10 and statin drug discontinuation. BioFactors. 2005;25(1-4):147-152.
10. Folkers K et al. Lovastatin decreases coenzyme Q levels in humans. Proceedings of the National Academy of Sciences of the United States of America. Nov 1990;87(22):8931-8934.
11. Silver MA et al. Effect of atorvastatin on left ventricular diastolic function and ability of coenzyme Q10 to reverse that dysfunction. The American journal of cardiology. Nov 2004;94(10):1306-1310.
12. Soja AM et al. Treatment of congestive heart failure with coenzyme Q10 illuminated by meta-analyses of clinical trials. Mol. Aspects Med. 1997;18 Suppl:S159–68.
13. Sander S et al. The impact of coenzyme Q10 on systolic function in patients with chronic heart failure. J. Card. Fail. 2006;12(6):464–72.
14. Fotino AD et al. Effect of coenzyme Q₁₀ supplementation on heart failure: a meta-analysis. American Journal of Clinical Nutrition. 2013;97(2):268–75.
15. Belcaro G et al. Investigation of Pycnogenol(R) in combination with coenzymeQ10 in heart failure patients (NYHA II/III). Panminerva medica. 2010;52(2 Suppl 1):21-25.
16. Maisel AS et al. Rapid measurement of B-type natriuretic peptide in the emergency diagnosis of heart failure. The New England journal of medicine. Jul 18 2002;347(3):161-167.
17. Rigelsky JM et al. Hawthorn: pharmacology and therapeutic uses. American journal of health-system pharmacy. Mar 1 2002;59(5):417-422.
18. Yang B et al. Composition and health effects of phenolic compounds in hawthorn (Crataegus spp.) of different origins. Journal of the science of food and agriculture. Jun 2012;92(8):1578-1590.
19. Furey A et al. Towards a systematic scientific approach in the assessment of efficacy of an herbal preparation: Hawthorn (Crataegus spp.). European Journal of Heart Failure. 2008;10(12):1153–7.
20. Koch E et al. Standardized extracts from hawthorn leaves and flowers in the treatment of cardiovascular disorders--preclinical and clinical studies. Planta Med. 2011;77(11):1123–8.
21. Cicero AFG et al. Nutraceuticals and Dietary Supplements to Improve Quality of Life and Outcomes in Heart Failure Patients. Current pharmaceutical design. 2017;23(8):1265-1272.
22. Holubarsch CJF et al. Survival and Prognosis: Investigation of Crataegus Extract WS 1442 in CHF (SPICE) trial study group. The efficacy and safety of Crataegus extract WS 1442 in patients with heart failure: the SPICE trial. Eur. J. Heart Fail. 2008;10(12):1255–63.
23. Zick SM et al. Hawthorn Extract Randomized Blinded Chronic Heart Failure (HERB CHF) trial. Eur. J. Heart Fail. 2009;11(10):990–9.
24. Djuricic I et al. Beneficial Outcomes of Omega-6 and Omega-3 Polyunsaturated Fatty Acids on Human Health: An Update for 2021. Nutrients. 2021;13(7):2421.
25. Skulas-Ray AC et al. Omega-3 Fatty Acids for the Management of Hypertriglyceridemia: A Science Advisory From the American Heart Association. Circulation. Sep 17 2019;140(12):e673-e691.
26. Liao J et al. The Effects of Fish Oil on Cardiovascular Diseases: Systematical Evaluation and Recent Advance. Front Cardiovasc Med. 2022 Jan 5;8:802306.
27. Zheng S et al. Long-chain omega-3 polyunsaturated fatty acids and the risk of heart failure. Therapeutic advances in chronic disease. 2022;13:20406223221081616.
28. Barbarawi M et al. Omega-3 supplementation and heart failure: A meta-analysis of 12 trials including 81,364 participants. Contemporary clinical trials. Aug 2021;107:106458.
29. Djoussé L et al. Supplementation With Vitamin D and Omega-3 Fatty Acids and Incidence of Heart Failure Hospitalization: VITAL-Heart Failure. Circulation. Mar 3 2020;141(9):784-786.
30. Djoussé L et al. Diabetes Mellitus, Race, and Effects of Omega-3 Fatty Acids on Incidence of Heart Failure Hospitalization. JACC: Heart Failure. 2022/04/01/ 2022;10(4):227-234.
31. Liu J et al. Effect of omega-3 polyunsaturated fatty acids on left ventricular remodeling in chronic heart failure: a systematic review and meta-analysis. Br J Nutr. Mar 4 2022:1-35.
32. Hu Y et al. Marine Omega-3 Supplementation and Cardiovascular Disease: An Updated Meta-Analysis of 13 Randomized Controlled Trials Involving 127 477 Participants. J Am Heart Assoc . Oct 2019;8(19):e013543.
33. Rucker R et al. Potential physiological importance of pyrroloquinoline quinone. Altern Med Rev. 2009;14(3):268–77.
34. Hamilton DJ. Mechanisms of disease: is mitochondrial function altered in heart failure? Methodist DeBakey cardiovascular journal. Jan-Mar 2013;9(1):44-48.
35. Nehra S et al. Nanocurcumin–pyrroloquinoline formulation prevents hypertrophy–induced pathological damage by relieving mitochondrial stress in cardiomyocytes under hypoxic conditions. Exp Mol Med. 2017 Dec 1;49(12):e404.
36. Zhu B-Q et al. Comparison of pyrroloquinoline quinone and/or metoprolol on myocardial infarct size and mitochondrial damage in a rat model of ischemia/reperfusion injury. J. Cardiovasc. Pharmacol. Ther. 2006;11(2):119–28.
37. Zhu B-Q et al. Pyrroloquinoline quinone (PQQ) decreases myocardial infarct size and improves cardiac function in rat models of ischemia and ischemia/reperfusion. Cardiovasc Drugs Ther. 2004;18(6):421–31.
38. Moreira da Silva Guimaraes S et al. Decompensated Chronic Heart Failure Reduces Plasma L-carnitine. Archives of medical research. 2018;49(4):278-281.
39. Aggarwal M et al. Lifestyle Modifications for Preventing and Treating Heart Failure. Journal of the American College of Cardiology. 2018;72(19):2391.
40. Song X et al. Efficacy and Safety of L-Carnitine Treatment for Chronic Heart Failure: A Meta-Analysis of Randomized Controlled Trials. Biomed Res Int. 2017;2017:6274854.
41. Wang ZY et al. l-Carnitine and heart disease. Life sciences. 2018;194:88-97.
42. Soukoulis V et al. Micronutrient deficiencies an unmet need in heart failure. J Am Coll Cardiol. 2009;54(18):1660–73.
43. Anand I et al. Acute and chronic effects of propionyl-L-carnitine on the hemodynamics, exercise capacity, and hormones in patients with congestive heart failure. Cardiovasc Drugs Ther. 1998;12(3):291–9.
44. Mancin M et al. Controlled study on the therapeutic efficacy of propionyl-L-carnitine in patients with congestive heart failure. Arzneimittelforschung. 1992;42(9):1101–4.
45. Rizos I. Three-year survival of patients with heart failure caused by dilated cardiomyopathy and L-carnitine administration. Am. Heart J. 2000; 139(2 Pt 3):S120-3.
46. Glickman-Simon R et al, creatine, xylitol, spinal manipulation, acupuncture. Explore (NY). 2012;8(3):206–9.
47. Horjus DL et al. Creatine and creatine analogues in hypertension and cardiovascular disease. Cochrane Database Syst Rev. 2011;(11):CD005184.
48. Hemati F et al. Effects of Complementary Creatine Monohydrate and Physical Training on Inflammatory and Endothelial Dysfunction Markers Among Heart Failure Patients. Asian journal of sports medicine. 2016;7(1):e28578-e28578.
49. Ahmadian M et al. Taurine Supplementation Improves Functional Capacity, Myocardial Oxygen Consumption, and Electrical Activity in Heart Failure. Journal of dietary supplements. 2017;14(4):422-432.
50. Ahmadian M et al. Taurine supplementation has anti-atherogenic and anti-inflammatory effects before and after incremental exercise in heart failure. Ther Adv Cardiovasc Dis. 2017;11(7):185-194.
51. Beyranvand MR et al. Effect of taurine supplementation on exercise capacity of patients with heart failure. J Cardiol. 2011;57(3):333–7.
52. Azuma, J., Sawamura, A., and Awata, N. Usefulness of taurine in chronic congestive heart failure and its prospective application. Jpn. Circ. J. 1992;56(1):95–9.
53. Shecterle et al. A sugar for congestive heart failure patients. Ther Adv Cardiovasc Dis. 2011;5(2):95–7.
54. Bayram M et al. d-Ribose aids heart failure patients with preserved ejection fraction and diastolic dysfunction: a pilot study. Ther Adv Cardiovasc Dis. 2015;9(3):56-65.
55. Omran H et al. D-Ribose improves diastolic function and quality of life in congestive heart failure patients: a prospective feasibility study. The European Journal of Heart Failure. 2003; 5: 615-19.
56. Vijay N et al. D-ribose benefits heart failure patients. J Med Food. 2008;11(1):199–200.
57. Omran H et al. D-ribose aids congestive heart failure patients. Exp Clin Cardiol. 2004;9(2):117–8.
58. Beveridge LA et al. Vitamin D and the cardiovascular system. Osteoporos Int. 2013; 24(8):167-80.
59. Porto CM et al. Association between vitamin D deficiency and heart failure risk in the elderly. ESC Heart Failure. 2018;5:63-74.
60. Liu et al. Vitamin D status and outcomes in heart failure patients. Eur. J. Heart Fail. 2011;13(6):619–25.
61. Pourdjabbar A et al. The role of vitamin D in chronic heart failure. Curr. Opin. Cardiol. 2013;28(2):216–22.
62. Moretti HD et al. Vitamin D3 repletion versus placebo as adjunctive treatment of heart failure patient quality of life and hormonal indices: a randomized, double-blind, placebo-controlled trial. BMC Cardiovasc Disord. 2017;17(1):274.
63. Amin A et al. Can Vitamin D Supplementation Improve the Severity of Congestive Heart Failure? Congest Heart Fail. 2013 Jul-Aug;19(4):E22-8.
64. Schleithoff SS et al. Vitamin D supplementation improves cytokine profiles in patients with congestive heart failure: a double-blind, randomized, placebo-controlled trial. Am J Clin Nutr. 2006;83(4):754–9.
65. Witham MD et al. Effect of vitamin D on blood pressure: a systematic review and meta-analysis. J. Hypertens. 2009;27(10):1948–54.
66. Krim SR et al. Micronutrients in chronic heart failure. Curr Heart Fail Rep. 2013;10(1):46–53.
67. DiNicolantonio JJ et al. Magnesium for the prevention and treatment of cardiovascular disease. Open Heart. 2018;5(2):e000775.
68. AI Alawi MA et al. Magnesium and Human Health: Perspectives and Research Directions. Int J Endocrinol. 2018; 2018: 9041694.
69. Rosique-Esteban N et al. Dietary Magnesium and Cardiovascular Disease: A Review with Emphasis in Epidemiological Studies. Nutrients. 2018;10(2):168.
70. Almoznino-Sarafian D et al. Magnesium administration may improve heart rate variability in patients with heart failure. Nutrition, metabolism, and cardiovascular diseases. Nov 2009;19(9):641-645.
71. Fuentes JC et al. Acute and chronic oral magnesium supplementation: effects on endothelial function, exercise capacity, and quality of life in patients with symptomatic heart failure. Congestive heart failure (Greenwich, Conn.). Jan-Feb 2006;12(1):9-13.
72. Stepura OB et al. Magnesium orotate in severe congestive heart failure (MACH). International journal of cardiology. Jan 9 2009;131(2):293-295.
73. McKeag NA et al. The role of micronutrients in heart failure. J Acad Nutr Diet. 2012;112(6):870-86.
74. Saliba W et al. Heart failure secondary to selenium deficiency, reversible after supplementation. Int J Cardiol. 2010;141(2):e26-7.
75. Raygan F et al. Selenium supplementation lowers insulin resistance and markers of cardio-metabolic risk in patients with congestive heart failure: a randomized, double-blind, placebo-controlled trial. British Journal of Nutrition. 2018;120(1):33-40.
76. AMR. Terminalia arjuna. Alternative medicine review: a journal of clinical therapeutic. Dec 1999;4(6):436-437.
77. Amalraj A et al. Medicinal properties of Terminalia arjuna (Roxb.) Wight & Arn.: A review. Journal of Traditional and Complementary Medicine. 2017;7(1):65-78.
78. Munasinghe TCJ et al. Antiradical and antilipoperoxidative effects of some plant extracts used by Sri Lankan traditional medical practitioners for cardioprotection. Phytotherapy research: PTR. Sep 2001;15(6):519-523.
79. Karthikeyan K et al. Cardioprotective effect of the alcoholic extract of Terminalia arjuna bark in an in vivo model of myocardial ischemic reperfusion injury. Life sciences. Oct 10 2003;73(21):2727-2739.
80. Ram A et al. Hypocholesterolaemic effects of Terminalia arjuna tree bark. Journal of ethnopharmacology. Feb 1997;55(3):165-169.
81. Dwivedi S. Terminalia arjuna Wight & Arn.--a useful drug for cardiovascular disorders. Journal of ethnopharmacology. Nov 1 2007;114(2):114-129.
82. Oberoi L et al. The aqueous extract, not organic extracts, of Terminalia arjuna bark exerts cardiotonic effect on adult ventricular myocytes. Phytomedicine: international journal of phytotherapy and phytopharmacology. Feb 15 2011;18(4):259-265.
83. Subramaniam S et al. Anti-Atherogenic Activity of Ethanolic Fraction of Terminalia arjuna Bark on Hypercholesterolemic Rabbits. Evid Based Complement Alternat Med. 2011;2011:487916.
84. Gupta R et al. Antioxidant and hypocholesterolaemic effects of Terminalia arjuna tree-bark powder: a randomised placebo-controlled trial. The Journal of the Association of Physicians of India. Feb 2001;49:231-235.
85. Bharani A et al. Terminalia arjuna reverses impaired endothelial function in chronic smokers. Indian heart journal. Mar-Apr 2004;56(2):123-128.
主要资料来源:
美国梅奥诊所
www.mayoclinic.org
美国心脏病协会
http://www.heart.org
美国心脏病学会
http://www.cardiosource.org
加拿大卫生部
http://www.hc-sc.gc.ca
加拿大心脏和卒中基金会
http://www.heartandstroke.ca
免责声明和安全信息
英文名称:Congestive Heart Failure,Chronic Heart Failure,Left Ventricular Failure
定义
由于心脏衰竭,心脏无法泵出适量的血液流向机体。这导致血液回流到静脉,引起肺部、腿部和其他部位的液体过量积聚和肿胀。随着时间的推移,心力衰竭会逐渐恶化,可能需要更多的治疗。心衰不是独立的疾病,而是心脏病发展的终末阶段。因此,应积极防控造成心衰的病因如冠心病、高血压和糖尿病等,以防止心脏病恶化。病因
作为心脏病发展的终末期,心力衰竭主要原因来自2方面:- 各种心脏类疾病逐渐损害和削弱心脏功能,如冠心病、心脏病发作和心律不齐等。
- 心脏本身过于僵硬、泵血障碍等。
- 左心室衰竭,造成血液回流到肺部,导致呼吸急促。
- 右心室衰竭,导致血液回到腹部、腿部和脚部,引起肿胀。
- 收缩期心衰,左心室不能有效收缩,提示泵血问题。
- 舒张期心衰,左心室不能完全充血,提示充盈问题。
- 冠心病
- 心脏病发作
- 高血压
- 心脏瓣膜问题,原因:
- 风湿性心脏病
- 细菌性心内膜炎
- 先天性缺陷
- 动脉粥样硬化,尤其血管钙沉积
- 心肌病,各种原因引起的心肌受损、功能弱化
- 心肌炎,最常见的原因是病毒,可导致左侧心力衰竭。
- 先天性心脏缺陷
- 心律失常
- 其他健康问题,如:
- 糖尿病
- 甲亢
- 淀粉样变性
- 肾衰竭
- 肝衰竭
- 硫胺素(维生素B1)缺乏 症
- 血色素沉着症
风险因素
心力衰竭较常见于男性和老年人。其他可增加心衰的因素,包括如下:
- 不良饮食与生活习惯:
- 摄入过量的盐和脂肪
- 过量饮酒
- 营养素不足或失衡,如B族维生素等
- 吸烟
- 缺乏体力活动
- 身体状况或疾病因素:
- 高血压
- 冠状动脉疾病(冠心病)
- 心脏病发作
- 糖尿病
- 慢性肺病,如肺气肿
- 超重或肥胖
- 肾功能不足,或慢性肾病
- 睡眠呼吸暂停
- 病毒感染、高烧
- 严重感染,如肺炎
- 妊娠
- 化疗
- 心理障碍,如抑郁或焦虑
- 一些非处方和处方药物,包括如下:
- 非甾体类抗炎止痛药NSAIDs
- 一些抗心律失常药
- 某些治疗高血压药
- 某些抗精神病
- 血液病
症状
心力衰竭症状包括如下:- 疲劳、虚弱
- 气短:起初只有活动时才发生,发展为休息或躺下时也出现呼吸急促
- 不规则、快速心跳
- 尿频,尤其是晚上
- 不明原因的体重下降
- 液体潴留,导致足、脚踝和腿肿胀
- 体重快速增加,由于液体潴留
- 睡眠差
- 食欲不振
- 喘息
- 持续咳嗽,带干咳或呼噜声音,并可能伴有粉红色泡沫痰
- 胸痛,在心脏病发作时
- 难于集中精力、反应慢
并发症
并发症取决于病因和严重程度以及基本健康状况和相关因素,可包括如下:- 心率失常:心衰的常见并发症。
- 心脏瓣膜病:心脏压力过高、心脏扩大,导致心脏瓣膜障碍。
- 肾脏疾病:心衰造成肾脏血流不足,最终可致肾衰竭。
- 肝损伤:心衰引起液体潴留,对肝脏造成巨大压力和疤痕组织。
疗法
心力衰竭是一种需要终身管理的慢性疾病。针对病因治疗,以改善症状、防止恶化。综合选项可包括如下:
调整饮食与生活方式
- 健康饮食,如低脂肪、低胆固醇、蔬菜和水果及全谷类食物等
- 少盐饮食,及在某些情况下限制液体摄入
- 避免饮酒
- 不抽烟,或戒烟
- 保持合理体重
- 学会和运用压力管理
- 坚持运动锻炼:应在医生指导下,制定和实施合适的锻炼计划。如坚持每天20-30分钟锻炼,每周5次。有氧运动有助于提高身体健康和生活质量。
营养与草本综合干预
以下是基于循证医学和营养学有关文献综合的结果。
有助于防控心力衰竭的营养和草本补充剂,主要包括如下:
1. 辅酶Q10:CoQ10在维持正常的心脏功能和线粒体产能方面发挥着核心作用。它也是一种强效抗氧化剂,有助于保持健康的血糖水平,维持认知功能,并支持最佳的心脏健康。辅酶Q10集中在健康的心肌中,辅酶Q10缺乏与心力衰竭有关1,2。在一项随机对照研究中,除了标准治疗外,每天三次服用100 mg辅酶Q10的中度至重度心力衰竭患者的症状得到改善,发生重大心血管事件的风险降低3。
在另一项评估257名心脏病患者循环中辅酶Q10水平的试验中,那些住院死亡的患者的辅酶Q10水平明显较低4。在最近对14项随机对照试验的分析中,包括2000多名心力衰竭患者,与安慰剂相比,补充辅酶Q10可使死亡率降低31%,并提高运动能力5。
一项对7项系统综述的检查表明,补充辅酶Q10对心力衰竭患者有益6,而另一项对28项试验的系统综述发现,辅酶Q10增强了运动能力,改善了症状,以及心力衰竭患者的血压水平降低7。其他研究表明,与辅酶Q10水平较高的心力衰竭患者相比,辅酶Q10较低的心力衰竭患者死亡风险高达二倍8。
补充辅酶Q10对接受他汀类药物(降胆固醇)治疗的患者尤其重要。他汀类药物阻断胆固醇和辅酶Q10的生物合成,并加重心力衰竭患者的心肌功能障碍9,10,11。在一项研究中,70%的既往正常患者在服用20 mg立普妥6个月后出现舒张功能障碍(心肌无力),每天三次服用100 mg辅酶Q10后,这种心肌功能障碍是可逆的11。
三项全面综述调查了19项关于CoQ10治疗心力衰竭的不同临床试验12,13,14。13项随机对照试验的结果显示,补充CoQ10可使射血分数平均净增加3.7%,具有统计学意义。对于心力衰竭患者,一般建议最佳CoQ10血液水平为4μg/mL。
碧萝芷与辅酶Q10(PycnoQ10)联合使用可改善心力衰竭患者的运动能力、射血分数和水肿。在一项针对NYHA II或III级心力衰竭患者的为期12周的单盲观察性研究中,PycnoQ10耐受性良好,并改善了收缩和舒张功能以及心率和呼吸频率。需要进一步研究15。
一项标志性的临床研究表明,即使是最严重的心力衰竭患者,补充辅酶Q10也能显著提高生存率,同时显著降低住院率。这项知名的Q-SYMBIO试验证明,补充辅酶Q10可以恢复中重度心力衰竭患者缺乏的辅酶Q10水平,并延长寿命并提高生活质量3。
Q-SYMBIO研究人员获得的数据显示,每天三次服用100 mg辅酶Q10的心力衰竭患者明显不太可能:死于心力衰竭,死于任何原因,以及与对照受试者相比,在研究期间发生重大心脏不良事件3。仅在补充三个月后,研究人员就检测到NT-proBNP水平降低,这是一种从过度工作的心肌细胞中释放的心力衰竭标志物3,16。在两年后,明显多于安慰剂组的患者改善了心力衰竭分类3。11
2. 山楂:一种传统的植物性心血管补品,自中世纪以来一直在使用。山楂提取物含有数十种生物活性分子,包括类黄酮和多酚。在人类中研究最彻底的山楂衍生植物化学物质是低聚原花青素(OPCs)。典型的山楂剂量每天提供30至340mg的原花青素17,18。
山楂可通过扩张冠状动脉和外周血管、抑制血管紧张素转换酶、抗氧化和抗炎作用以及轻度利尿活性来降低血压19。山楂治疗心力衰竭的疗效已在4000多名患者中得到证实,主观不适评分显著降低,改善了左心室射血分数,提高了心脏效率20。最近一项对包括600多名受试者的随机临床试验的荟萃分析得出结论,山楂提取物改善了最大工作量、左心室射气分数和速率-压力乘积(衡量心肌压力的指标)等参数21。
SPICE试验是一项针对2681名左心室射血分数≤35%的NYHA II或III级患者的大型随机对照研究。对于左心室射血分数≥25%的患者亚组,每天900mg山楂叶和花标准化提取物(提供169mg OPCs,WS 1442)可显著降低心脏死亡率,并可显著降低心源性猝死22。在HERB慢性心力衰竭试验中,这是一项针对120名NYHA II或III级心力衰竭患者的安慰剂对照试验,900mg/天的标准山楂提取物与对照组相比改善了左心室射血分数23。
3. Omega-3脂肪酸:
鱼油中EPA和DHA可以降低炎症、氧化应激、甘油三酯水平和血栓形成风险24,25。一项对涉及近317000人的八项研究的荟萃分析发现,那些摄入最高水平的ω-3脂肪的人比摄入最低水平的人患心力衰竭的风险低16%26。研究发现,血液中EPA和DHA的最高水平与最低水平相比,心力衰竭的风险降低了41%27。
欧米伽-3脂肪酸也可以改善心力衰竭的进程26。一项包含81,364名参与者的12项随机安慰剂对照试验的荟萃分析证实,补充omega-3鱼油可减少与心力衰竭相关的复发性住院28。VITAL-HF(维生素D和Omega-3试验-心力衰竭)是一项研究数据分析,检查了鱼油补充剂和心力衰竭的结果,发现与安慰剂相比,服用鱼油Omega-3补充剂的患者因心力衰竭复发住院的人数显著减少29。另一项后来对VITAL研究数据的分析发现,2型糖尿病患者首次因心力衰竭住院的人数减少了30%以上。这种保护作用在非糖尿病患者中没有观察到,黑人参与者的保护作用比其他种族背景的人更大30。
一项对2162名参与者的12项随机对照试验结果的荟萃分析发现,补充omega-3脂肪酸可改善心力衰竭患者的左心室射血分数,射血分数≥50%的患者改善更大。每日剂量1,000 - 3,000 mg和大于3,000 mg可改善左心室射血分数,而剂量小于1,000 mg则没有改善。补充omega-3的持续时间越长,改善程度越高31。一项对13项随机对照试验的荟萃分析发现,随着omega-3鱼油剂量的增加,心血管的保护作用也会增加32。
3. 吡咯喹啉醌(PQQ):
吡咯喹啉醌(PQQ)是细胞线粒体中几种能量产生反应的辅因子,可通过与线粒体调节基因的相互作用刺激新线粒体的产生(线粒体生物发生)33。线粒体功能受损与心力衰竭的发展有关34。在一项涉及细胞系和动物模型的对照试验中,纳米姜黄素和PQQ的制剂有助于调节缺氧诱导的人类心脏细胞肥大35。
在缺血性损伤(心肌缺氧)的动物模型中,用PQQ治疗或预处理可以降低缺血性损伤的程度和脂质过氧化的程度。此外,PQQ改善了心室功能,减少了心律失常36,37。
4. L肉碱:一种有助于将脂肪酸转运到线粒体中的氨基酸。在失代偿性心力衰竭中,L肉碱代谢发生改变,心脏能量代谢受损38。研究表明,肉碱缺乏与心肌病有关,每天1.5–6g L肉碱除了改善左心室射血分数和临床结果外,还能增加运动能力39。一项对17项随机对照试验的荟萃分析,包括1624名患者在内,发现补充L-肉碱可以改善充血性心力衰竭患者的临床系统,包括整体心脏效率、左心室射血分数和心输出量40。一篇文献综述得出结论,L-肉碱有助于将脂肪酸转运到线粒体中,从而减少氧化应激和炎症;补充肉碱可以预防心室功能障碍和心律失常,并有助于降低高血压、糖尿病、胰岛素抵抗和高脂血症41。
几项评估L-肉碱或其类似物丙酰L肉碱在心力衰竭中作用的研究显示,运动能力、最长运动时间、峰值心率和峰值耗氧量在统计学上显著增加42。一项对30名心力衰竭患者补充30 mg/kg丙酰L肉碱的研究表明,运动能力提高,氧气利用率增加,心室缩小43。
在一项针对NYHA II级和III级心力衰竭患者的60名患者的研究中,观察到射血分数的改善(180天后为13.6%),这些患者除了常规治疗(洋地黄和利尿剂)外,每天接受1.5g丙酰L肉碱44。另一项试验,该研究招募了80名由扩张型心肌病(心室增大且无法充分泵血的心脏病)引起的NYHA III或IV级心力衰竭患者,结果表明,补充L-肉碱后,3年生存率显著提高45。
5. 肌酸:有助于确保肌肉组织的化学能量供应。大多数专注于肌酸的研究都针对其在骨骼肌代谢中的潜在用途,但也有少数研究调查了其在心血管疾病中改善心肌能量学的潜力46。
一项关于心力衰竭、缺血性心脏病或急性心肌梗死患者补充肌酸的系统综述分析了6项随机试验,共纳入1226名心力衰竭患者。四项试验表明,接受肌酸、磷酸肌酸或磷酸肌酸治疗的心力衰竭患者的呼吸困难(呼吸困难)显著减轻46,47。
在一项随机双盲研究中,100名受试者参加了为期8周的锻炼计划,遵循预先准备好的饮食方案,每天服用5g肌酸一水合物。对照组仅接受饮食和运动干预。研究结束时,治疗组显示炎症标志物(包括IL-6)减少,内皮功能改善48。
6. 牛磺酸:一种存在于心脏中的氨基酸,可作为心脏保护剂。在一项双盲、安慰剂对照、随机研究中,16名心力衰竭患者每天三次接受500mg牛磺酸治疗,持续两周。补充牛磺酸可增强身体机能,改善心血管功能49。在另一项随机安慰剂对照试验中,射血分数低于50%的心力衰竭患者每天服用三次500mg牛磺酸,持续两周,受试者在补充前后进行锻炼。治疗组炎症和动脉粥样硬化(动脉斑块)标志物降低,表明牛磺酸是一种心脏保护剂50。
在一项随机安慰剂对照临床试验中,29名左心室射血分数< 50%(平均29.27%)的NYHA II级或III级心力衰竭患者,接受每日3次500 mg牛磺酸或安慰剂治疗。两周后,与安慰剂相比,牛磺酸组的运动能力显著提高51。另一项比较17例充血性心力衰竭(射血分数< 50%)患者补充牛磺酸(3g/天)和低剂量辅酶q10(30mg/天)的研究表明,6周后牛磺酸组射血分数显著改善52。
7. D-核糖:
D-核糖是一种天然存在的戊糖,是三磷酸腺苷(ATP)的关键成分,可能有助于心力衰竭和缺血性心脏病患者的能量生成和功能恢复。多项临床前研究表明,心肌缺血后补充D-核糖可以增强ATP的再生53。
研究支持使用D-核糖来优化心血管健康。在一项针对11名NYHA II-IV级患者的初步研究中,连续六周补充5g/剂的D-核糖可改善组织多普勒速度(衡量心脏跳动时的速度)和舒张充盈与心脏瓣膜舒张的速度比。研究人员得出结论,D-核糖可能对心力衰竭患者有益,但还需要进一步的大规模研究来证实这些益处54。
在另一项对15例NYHA II或III级心力衰竭和慢性冠状动脉疾病患者的试验中,通过超声心动图和生活质量评分评估,给予D-核苷酸(5g,每日3次)可改善心功能参数55。在一项研究中,44%的患者在运动期间补充D -核糖改善了呼吸参数56。在一项双盲、随机、交叉试验中,每日口服D-核糖对NYHA II类和III类患者有显著益处,补充D-核糖显著改善治疗组左心房功能参数、生活质量和身体功能活动评分57。
8. 维生素D:
许多观察性研究表明,维生素D水平低与慢性心力衰竭之间存在关联58,尤其是在老年人中59。例如,在一项针对548名因心力衰竭再次住院的患者的研究中,75%的患者缺乏维生素D(定义为<20 ng/mL),维生素D含量每降低10ng/mL,全因死亡率增加了10%60。
维生素D缺乏对心力衰竭病理的影响及其对心血管健康的保护作用很可能是由几种机制发挥的,包括对高血压激素血管紧张素II的影响、对血管内皮功能的影响,以及对心血管死亡风险的影响58,61。维生素D可能影响BNP和甲状旁腺激素水平,并增强心脏收缩力62。
维生素D治疗心力衰竭的干预试验结果喜忧参半。在一项前瞻性研究中,100名心力衰竭(NYHA I-III级)患者每周接受50,000 IU的维生素D治疗,持续8周,然后每月接受50,000 IU的维生素D,持续2个月。在研究结束时,服用补充维生素D的患者的运动能力得到改善,NYHA心力衰竭评分降低63。另一项干预措施显示,93名心力衰竭患者在9个月内每天服用2000 IU维生素D具有抗炎作用64。
在最近的一项随机双盲试验中,40名患有维生素D缺乏或维生素D水平不足的NYHA II-III级患者每天接受10,000 IU维生素D3或安慰剂治疗,为期六个月。研究人员发现,在高剂量下,维生素D3可以补充减少的维生素储备,提高生活质量分数,并使BNP、甲状旁腺激素和C反应蛋白水平正常化62。需要更多的研究来确定这些结果是否在低剂量下发生。
使用维生素D的干预试验表明,在降低血压方面效果适度。一项对包括716名受试者在内的11项随机对照试验的综述发现,在每天800-2900 IU维生素D的剂量下,高血压患者的收缩压(3.6 mmHg)和舒张压(3.1 mmHg)略有下降65。在另一项随机对照研究的分析中,维生素D替代对心力衰竭的影响是混合的。在一项研究中,它降低了死亡风险,但在另外两项研究中没有影响心脏功能、运动能力或生活质量66。
9. 镁:
一种在存在体内的宏量矿物质,是300多种酶反应的辅因子,包括蛋白质合成、血压和血糖调节。它也是能量产生和骨骼发育所必需的,在肌肉收缩、神经冲动和维持正常心律方面发挥作用。镁缺乏症在充血性心力衰竭患者中很常见,据信会恶化这一人群的临床结果67。研究表明,心血管疾病的风险因素,包括胆固醇和血压水平,与低血清水平和饮食中镁的摄入有关68。
一项荟萃分析表明,心力衰竭与镁摄入量增加100 mg/天之间存在密切联系69。进一步的随机对照临床试验将有助于阐明镁在心脏健康中的作用。
在另一项试验中,发现300mg柠檬酸镁在补充五周后可以改善心率变异性(即心跳之间的时间变化)70。在慢性心力衰竭患者中,与安慰剂相比,每天服用800mg氧化镁3个月,可改善动脉弹性71。在另一项研究中,对患有严重充血性心力衰竭的患者,给予乳清酸镁(每天6000mg,持续一个月,每天3000mg,持续11个月)或安慰剂。补充一年后,镁组的生存率为76%,而安慰剂组为52%。作者总结道:“在对严重充血性心力衰竭进行最佳治疗的患者中,可以使用醋酸镁作为辅助治疗,提高生存率,改善临床症状和患者的生活质量”72。
10. 硒:
硒是许多细胞代谢过程所必需的辅因子。在人类中,严重的硒缺乏与可逆形式的心力衰竭密切相关。这种疾病被称为克山病,如果不治疗,可能会致命73,74。多项研究还表明,较轻的硒缺乏症可能与心力衰竭有关73。
在最近一项涉及53名充血性心力衰竭患者的随机、双盲、安慰剂对照试验中,每天200mcg硒持续12周,可降低血清胰岛素水平,降低低密度脂蛋白胆固醇水平,增加高密度脂蛋白水平,降低C反应蛋白水平,并提高血浆抗氧化能力75。
11. 阿朱那:
印度阿育吠陀医学的知名草药之一,其树皮用作强心剂。与山楂一样,阿朱那提取物含有多种生物活性分子,尤其是多酚和黄酮类物质76。多项研究表明,阿朱那可能有助于最佳的心血管健康77。
阿朱那提取物具有抗炎作用,有助于对抗导致动脉斑块和血管闭塞的过度免疫反应78,79。它们还能调节导致斑块形成的异常脂质(胆固醇)分布78,80。此外,阿朱那提取液增强心肌张力,改善了它的“挤压”,增加了每秒可以泵出的血液量而不会耗尽81,82。
在动物研究中,阿朱那降低了总胆固醇、低密度脂蛋白胆固醇和甘油三酯,而保护性HDL升高;并减少了主动脉动脉粥样硬化病变的大小和数量80,83。每天服用500mg 阿朱那树皮粉末的人类总胆固醇下降了9.7%84。同样剂量的树皮提取物,每8小时服用一次,使吸烟者的内皮功能改善了9.3%85。
更多内容可点击其个性化的综合干预方案如下:
- 心衰管理要略(支持心肌功能)
- 心衰管理要略(促进血循环)
- 心衰管理要略(维持血管健康)
- 心衰管理要略(强心、护心)
- 心衰管理要略(缓解心衰症状)
- 心衰管理要略(降低药物副作用)
- 心衰防控(I期)
- 心衰防控(II期)
- 心衰防控(III期)
- 心衰防控(IV期)
以及参阅本网如下专文的相关内容:
医疗干预
医生通常使用多种药物治疗心力衰竭。根据症状,可能需要服用一种或多种药物,包括:
- 血管紧张素转换酶(ACE)抑制剂或其替代品(如血管紧张素II受体阻滞剂)。
- 帮助心脏泵血药,如地高辛或洋地黄
- β受体阻滞剂,降低心率和高血压
- 利尿剂,减少体内多余的液体
- 硝酸酯类药物,有助于扩张血管
- 稀释血压,如阿司匹林、华法林
- 帮助管理胸痛,如硝酸甘油
- 帮助控制胆固醇水平
- 帮助控制高血压
注意:药物与营养关系:
长期服用治疗心脏病的药物,可能加重一些营养失衡,包括如下:
- 钾:利尿剂增加钾损失;而血管紧张素转换酶(ACE)和血管紧张素受体阻断剂(ARBs)则可减少尿钾排出,即升高血钾。
- 锌:噻嗪类利尿剂、血管紧张素转换酶(ACE)和血管紧张素受体阻断剂(ARBs)均可引起锌损失。
- 钙、镁:利尿剂增加了肾脏钙、镁排泄,增加了发生心律失常的风险。
- 维生素B族:许多利尿剂可抑制维生素B1(硫胺素)的吸收而引起缺乏。此外,叶酸、维生素B12和B6(吡哆醇)B2(核黄素)均可产生过量耗损。
预防
预防心力衰竭的最直接有效方法,管控好有关慢性病包括:- 冠心病
- 高血压
- 糖尿病
- 实施合适的锻炼身体计划 。
- 戒烟。
- 限制酒精摄入。
- 缓解压力。
- 减肥,并保持健康体重。
- 坚持健康饮食:推荐 DASH饮食法,可以降低高血压和心脏衰竭的风险,尤其适于女性。DASH饮食主要是:
- 水果、蔬菜和低脂乳制品食物
- 低饱和脂肪、低脂肪和低胆固醇食物
- 坚持早餐吃全麦麦片。
参考文献:
1. Rosenfeldt F et al. Coenzyme Q10 in the treatment of hypertension: a meta-analysis of the clinical trials. J Hum Hypertens. 2007;21(4):297–306.
2. Aggarwal M et al. Lifestyle Modifications for Preventing and Treating Heart Failure. Journal of the American College of Cardiology. 2018;72(19):2391.
3. Mortensen SA. The effect of coenzyme Q10 on morbidity and mortality in chronic heart failure: results from Q-SYMBIO: a randomized double-blind trial. JACC Heart Fail. 2014;2(6):641-649.
4. Shimizu M. Low circulating coenzyme Q10 during acute phase is associated with inflammation, malnutrition, and in-hospital mortality in patients admitted to the coronary care unit. Heart and vessels. 2017;32(6):668-673.
5. Lei L. Efficacy of coenzyme Q10 in patients with cardiac failure: a meta-analysis of clinical trials. BMC cardiovascular disorders. 2017;17(1):196-196.
6. Jafari M et al. Coenzyme Q10 in the treatment of heart failure: A systematic review of systematic reviews. Indian Heart Journal. 2018;70:S111-S117.
7. Rosenfeldt F et al. Systematic review of effect of coenzyme Q10 in physical exercise, hypertension and heart failure. BioFactors (Oxford, England). 2003;18(1-4):91-100.
8. Molyneux SL et al. Coenzyme Q10: an independent predictor of mortality in chronic heart failure. Journal of the American College of Cardiology. Oct 28 2008;52(18):1435-1441.
9. Langsjoen PH et al. Treatment of statin adverse effects with supplemental Coenzyme Q10 and statin drug discontinuation. BioFactors. 2005;25(1-4):147-152.
10. Folkers K et al. Lovastatin decreases coenzyme Q levels in humans. Proceedings of the National Academy of Sciences of the United States of America. Nov 1990;87(22):8931-8934.
11. Silver MA et al. Effect of atorvastatin on left ventricular diastolic function and ability of coenzyme Q10 to reverse that dysfunction. The American journal of cardiology. Nov 2004;94(10):1306-1310.
12. Soja AM et al. Treatment of congestive heart failure with coenzyme Q10 illuminated by meta-analyses of clinical trials. Mol. Aspects Med. 1997;18 Suppl:S159–68.
13. Sander S et al. The impact of coenzyme Q10 on systolic function in patients with chronic heart failure. J. Card. Fail. 2006;12(6):464–72.
14. Fotino AD et al. Effect of coenzyme Q₁₀ supplementation on heart failure: a meta-analysis. American Journal of Clinical Nutrition. 2013;97(2):268–75.
15. Belcaro G et al. Investigation of Pycnogenol(R) in combination with coenzymeQ10 in heart failure patients (NYHA II/III). Panminerva medica. 2010;52(2 Suppl 1):21-25.
16. Maisel AS et al. Rapid measurement of B-type natriuretic peptide in the emergency diagnosis of heart failure. The New England journal of medicine. Jul 18 2002;347(3):161-167.
17. Rigelsky JM et al. Hawthorn: pharmacology and therapeutic uses. American journal of health-system pharmacy. Mar 1 2002;59(5):417-422.
18. Yang B et al. Composition and health effects of phenolic compounds in hawthorn (Crataegus spp.) of different origins. Journal of the science of food and agriculture. Jun 2012;92(8):1578-1590.
19. Furey A et al. Towards a systematic scientific approach in the assessment of efficacy of an herbal preparation: Hawthorn (Crataegus spp.). European Journal of Heart Failure. 2008;10(12):1153–7.
20. Koch E et al. Standardized extracts from hawthorn leaves and flowers in the treatment of cardiovascular disorders--preclinical and clinical studies. Planta Med. 2011;77(11):1123–8.
21. Cicero AFG et al. Nutraceuticals and Dietary Supplements to Improve Quality of Life and Outcomes in Heart Failure Patients. Current pharmaceutical design. 2017;23(8):1265-1272.
22. Holubarsch CJF et al. Survival and Prognosis: Investigation of Crataegus Extract WS 1442 in CHF (SPICE) trial study group. The efficacy and safety of Crataegus extract WS 1442 in patients with heart failure: the SPICE trial. Eur. J. Heart Fail. 2008;10(12):1255–63.
23. Zick SM et al. Hawthorn Extract Randomized Blinded Chronic Heart Failure (HERB CHF) trial. Eur. J. Heart Fail. 2009;11(10):990–9.
24. Djuricic I et al. Beneficial Outcomes of Omega-6 and Omega-3 Polyunsaturated Fatty Acids on Human Health: An Update for 2021. Nutrients. 2021;13(7):2421.
25. Skulas-Ray AC et al. Omega-3 Fatty Acids for the Management of Hypertriglyceridemia: A Science Advisory From the American Heart Association. Circulation. Sep 17 2019;140(12):e673-e691.
26. Liao J et al. The Effects of Fish Oil on Cardiovascular Diseases: Systematical Evaluation and Recent Advance. Front Cardiovasc Med. 2022 Jan 5;8:802306.
27. Zheng S et al. Long-chain omega-3 polyunsaturated fatty acids and the risk of heart failure. Therapeutic advances in chronic disease. 2022;13:20406223221081616.
28. Barbarawi M et al. Omega-3 supplementation and heart failure: A meta-analysis of 12 trials including 81,364 participants. Contemporary clinical trials. Aug 2021;107:106458.
29. Djoussé L et al. Supplementation With Vitamin D and Omega-3 Fatty Acids and Incidence of Heart Failure Hospitalization: VITAL-Heart Failure. Circulation. Mar 3 2020;141(9):784-786.
30. Djoussé L et al. Diabetes Mellitus, Race, and Effects of Omega-3 Fatty Acids on Incidence of Heart Failure Hospitalization. JACC: Heart Failure. 2022/04/01/ 2022;10(4):227-234.
31. Liu J et al. Effect of omega-3 polyunsaturated fatty acids on left ventricular remodeling in chronic heart failure: a systematic review and meta-analysis. Br J Nutr. Mar 4 2022:1-35.
32. Hu Y et al. Marine Omega-3 Supplementation and Cardiovascular Disease: An Updated Meta-Analysis of 13 Randomized Controlled Trials Involving 127 477 Participants. J Am Heart Assoc . Oct 2019;8(19):e013543.
33. Rucker R et al. Potential physiological importance of pyrroloquinoline quinone. Altern Med Rev. 2009;14(3):268–77.
34. Hamilton DJ. Mechanisms of disease: is mitochondrial function altered in heart failure? Methodist DeBakey cardiovascular journal. Jan-Mar 2013;9(1):44-48.
35. Nehra S et al. Nanocurcumin–pyrroloquinoline formulation prevents hypertrophy–induced pathological damage by relieving mitochondrial stress in cardiomyocytes under hypoxic conditions. Exp Mol Med. 2017 Dec 1;49(12):e404.
36. Zhu B-Q et al. Comparison of pyrroloquinoline quinone and/or metoprolol on myocardial infarct size and mitochondrial damage in a rat model of ischemia/reperfusion injury. J. Cardiovasc. Pharmacol. Ther. 2006;11(2):119–28.
37. Zhu B-Q et al. Pyrroloquinoline quinone (PQQ) decreases myocardial infarct size and improves cardiac function in rat models of ischemia and ischemia/reperfusion. Cardiovasc Drugs Ther. 2004;18(6):421–31.
38. Moreira da Silva Guimaraes S et al. Decompensated Chronic Heart Failure Reduces Plasma L-carnitine. Archives of medical research. 2018;49(4):278-281.
39. Aggarwal M et al. Lifestyle Modifications for Preventing and Treating Heart Failure. Journal of the American College of Cardiology. 2018;72(19):2391.
40. Song X et al. Efficacy and Safety of L-Carnitine Treatment for Chronic Heart Failure: A Meta-Analysis of Randomized Controlled Trials. Biomed Res Int. 2017;2017:6274854.
41. Wang ZY et al. l-Carnitine and heart disease. Life sciences. 2018;194:88-97.
42. Soukoulis V et al. Micronutrient deficiencies an unmet need in heart failure. J Am Coll Cardiol. 2009;54(18):1660–73.
43. Anand I et al. Acute and chronic effects of propionyl-L-carnitine on the hemodynamics, exercise capacity, and hormones in patients with congestive heart failure. Cardiovasc Drugs Ther. 1998;12(3):291–9.
44. Mancin M et al. Controlled study on the therapeutic efficacy of propionyl-L-carnitine in patients with congestive heart failure. Arzneimittelforschung. 1992;42(9):1101–4.
45. Rizos I. Three-year survival of patients with heart failure caused by dilated cardiomyopathy and L-carnitine administration. Am. Heart J. 2000; 139(2 Pt 3):S120-3.
46. Glickman-Simon R et al, creatine, xylitol, spinal manipulation, acupuncture. Explore (NY). 2012;8(3):206–9.
47. Horjus DL et al. Creatine and creatine analogues in hypertension and cardiovascular disease. Cochrane Database Syst Rev. 2011;(11):CD005184.
48. Hemati F et al. Effects of Complementary Creatine Monohydrate and Physical Training on Inflammatory and Endothelial Dysfunction Markers Among Heart Failure Patients. Asian journal of sports medicine. 2016;7(1):e28578-e28578.
49. Ahmadian M et al. Taurine Supplementation Improves Functional Capacity, Myocardial Oxygen Consumption, and Electrical Activity in Heart Failure. Journal of dietary supplements. 2017;14(4):422-432.
50. Ahmadian M et al. Taurine supplementation has anti-atherogenic and anti-inflammatory effects before and after incremental exercise in heart failure. Ther Adv Cardiovasc Dis. 2017;11(7):185-194.
51. Beyranvand MR et al. Effect of taurine supplementation on exercise capacity of patients with heart failure. J Cardiol. 2011;57(3):333–7.
52. Azuma, J., Sawamura, A., and Awata, N. Usefulness of taurine in chronic congestive heart failure and its prospective application. Jpn. Circ. J. 1992;56(1):95–9.
53. Shecterle et al. A sugar for congestive heart failure patients. Ther Adv Cardiovasc Dis. 2011;5(2):95–7.
54. Bayram M et al. d-Ribose aids heart failure patients with preserved ejection fraction and diastolic dysfunction: a pilot study. Ther Adv Cardiovasc Dis. 2015;9(3):56-65.
55. Omran H et al. D-Ribose improves diastolic function and quality of life in congestive heart failure patients: a prospective feasibility study. The European Journal of Heart Failure. 2003; 5: 615-19.
56. Vijay N et al. D-ribose benefits heart failure patients. J Med Food. 2008;11(1):199–200.
57. Omran H et al. D-ribose aids congestive heart failure patients. Exp Clin Cardiol. 2004;9(2):117–8.
58. Beveridge LA et al. Vitamin D and the cardiovascular system. Osteoporos Int. 2013; 24(8):167-80.
59. Porto CM et al. Association between vitamin D deficiency and heart failure risk in the elderly. ESC Heart Failure. 2018;5:63-74.
60. Liu et al. Vitamin D status and outcomes in heart failure patients. Eur. J. Heart Fail. 2011;13(6):619–25.
61. Pourdjabbar A et al. The role of vitamin D in chronic heart failure. Curr. Opin. Cardiol. 2013;28(2):216–22.
62. Moretti HD et al. Vitamin D3 repletion versus placebo as adjunctive treatment of heart failure patient quality of life and hormonal indices: a randomized, double-blind, placebo-controlled trial. BMC Cardiovasc Disord. 2017;17(1):274.
63. Amin A et al. Can Vitamin D Supplementation Improve the Severity of Congestive Heart Failure? Congest Heart Fail. 2013 Jul-Aug;19(4):E22-8.
64. Schleithoff SS et al. Vitamin D supplementation improves cytokine profiles in patients with congestive heart failure: a double-blind, randomized, placebo-controlled trial. Am J Clin Nutr. 2006;83(4):754–9.
65. Witham MD et al. Effect of vitamin D on blood pressure: a systematic review and meta-analysis. J. Hypertens. 2009;27(10):1948–54.
66. Krim SR et al. Micronutrients in chronic heart failure. Curr Heart Fail Rep. 2013;10(1):46–53.
67. DiNicolantonio JJ et al. Magnesium for the prevention and treatment of cardiovascular disease. Open Heart. 2018;5(2):e000775.
68. AI Alawi MA et al. Magnesium and Human Health: Perspectives and Research Directions. Int J Endocrinol. 2018; 2018: 9041694.
69. Rosique-Esteban N et al. Dietary Magnesium and Cardiovascular Disease: A Review with Emphasis in Epidemiological Studies. Nutrients. 2018;10(2):168.
70. Almoznino-Sarafian D et al. Magnesium administration may improve heart rate variability in patients with heart failure. Nutrition, metabolism, and cardiovascular diseases. Nov 2009;19(9):641-645.
71. Fuentes JC et al. Acute and chronic oral magnesium supplementation: effects on endothelial function, exercise capacity, and quality of life in patients with symptomatic heart failure. Congestive heart failure (Greenwich, Conn.). Jan-Feb 2006;12(1):9-13.
72. Stepura OB et al. Magnesium orotate in severe congestive heart failure (MACH). International journal of cardiology. Jan 9 2009;131(2):293-295.
73. McKeag NA et al. The role of micronutrients in heart failure. J Acad Nutr Diet. 2012;112(6):870-86.
74. Saliba W et al. Heart failure secondary to selenium deficiency, reversible after supplementation. Int J Cardiol. 2010;141(2):e26-7.
75. Raygan F et al. Selenium supplementation lowers insulin resistance and markers of cardio-metabolic risk in patients with congestive heart failure: a randomized, double-blind, placebo-controlled trial. British Journal of Nutrition. 2018;120(1):33-40.
76. AMR. Terminalia arjuna. Alternative medicine review: a journal of clinical therapeutic. Dec 1999;4(6):436-437.
77. Amalraj A et al. Medicinal properties of Terminalia arjuna (Roxb.) Wight & Arn.: A review. Journal of Traditional and Complementary Medicine. 2017;7(1):65-78.
78. Munasinghe TCJ et al. Antiradical and antilipoperoxidative effects of some plant extracts used by Sri Lankan traditional medical practitioners for cardioprotection. Phytotherapy research: PTR. Sep 2001;15(6):519-523.
79. Karthikeyan K et al. Cardioprotective effect of the alcoholic extract of Terminalia arjuna bark in an in vivo model of myocardial ischemic reperfusion injury. Life sciences. Oct 10 2003;73(21):2727-2739.
80. Ram A et al. Hypocholesterolaemic effects of Terminalia arjuna tree bark. Journal of ethnopharmacology. Feb 1997;55(3):165-169.
81. Dwivedi S. Terminalia arjuna Wight & Arn.--a useful drug for cardiovascular disorders. Journal of ethnopharmacology. Nov 1 2007;114(2):114-129.
82. Oberoi L et al. The aqueous extract, not organic extracts, of Terminalia arjuna bark exerts cardiotonic effect on adult ventricular myocytes. Phytomedicine: international journal of phytotherapy and phytopharmacology. Feb 15 2011;18(4):259-265.
83. Subramaniam S et al. Anti-Atherogenic Activity of Ethanolic Fraction of Terminalia arjuna Bark on Hypercholesterolemic Rabbits. Evid Based Complement Alternat Med. 2011;2011:487916.
84. Gupta R et al. Antioxidant and hypocholesterolaemic effects of Terminalia arjuna tree-bark powder: a randomised placebo-controlled trial. The Journal of the Association of Physicians of India. Feb 2001;49:231-235.
85. Bharani A et al. Terminalia arjuna reverses impaired endothelial function in chronic smokers. Indian heart journal. Mar-Apr 2004;56(2):123-128.
主要资料来源:
美国梅奥诊所
www.mayoclinic.org
美国心脏病协会
http://www.heart.org
美国心脏病学会
http://www.cardiosource.org
加拿大卫生部
http://www.hc-sc.gc.ca
加拿大心脏和卒中基金会
http://www.heartandstroke.ca
免责声明和安全信息
- 本信息(包括任何附带资料)不是为了取代医生或有关合格从业人士的建议或忠告。
- 任何人如果想要对本文涉及的药物、饮食、运动或其他生活方式的使用、或改变调整,以预防或治疗某一特定健康状况或疾病,应首先咨询医生或有关合格从业人士,并获得他/她们的许可。妊娠和哺乳妇女在使用本网站任何内容前,尤其应征求医生的意见。
- 除非另有说明,本网站所述内容仅适用于成人。
- 本网站所推荐的任何产品,消费者应该以实际的产品标签内容为准,尤其应关注重要的安全信息以及产品最新信息,包括剂量、使用方法和禁忌症等。
- 由于循证医学研究、文献及有关产品处于不断的变化中,本网站工作人员将尽力更新。
- 本网站不能保证所载文章内容、综合干预方案以及相关成分或产品述及的健康益处,也不承担任何责任。

